تشخیص ژنتیکی پیش از تولد (PND)
- خانه
- /
- تشخیص ژنتیکی پیش از تولد (PND)
آزمایش های پیش از تولد در مرکز ژنتیک پزشکی شکیبا

بارداری معمولاً به سه مرحله سه ماهه اول، سه ماهه دوم و سه ماهه سوم بارداری تقسیم می شود.. آزمایشهای پیش از تولد در سه ماهه اول یا دوم بارداری انجام می شود. اکیداً توصیه می شود قبل از تصمیم گیری برای انجام هر آزمایشی تا حد امکان اطلاعات بیشتری کسب کنید. آزمایش های پیش از تولد شامل آزمایش های غربالگری و تشخیصی برای شناسایی برخی نقص های مادرزادی و اختلالات ارثی است.
مرکز ژنتیک پزشکی شکیبا پکیج جامعی از آزمایش های پیش از تولد، از غربالگری غیرتهاجمی تا آزمایش های تشخیصی تهاجمی را ارائه می دهد. در این مرکز علاوه بر بررسی پیش از تولد ناهنجاری های کروموزومی، به توالی یابی ژن ها، تجزیه و تحلیل جهش های ژنی و بررسی جهش های شناخته شده برای بسیاری از اختلالات ژنتیکی نیز پرداخته می شود.
در مرکز ژنتیک پزشکی شکیبا برای تجزیه و تحلیل کروموزومی پیش از تولد از آزمایش کاریوتایپ برای بررسی ساختار و تعداد همه 46 کروموزوم، آزمایش oligo array CGH برای بررسی ساختار و تعداد همه 46 کروموزوم با دقتی بالاتر از کاریوتایپ و آزمایش هیبریداسیون فلورسنت درجا (FISH) برای بررسی تعداد کروموزوم های 13، 18، 21، X و Y استفاده می شود.
شناسایی بیماران در معرض خطر از طریق غربالگری غیرتهاجمی قبل از تولد
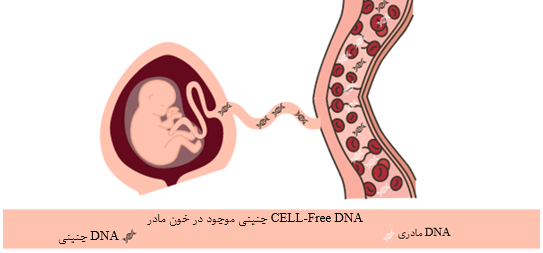
غربالگری CELL-Free DNA
غربالگری با استفاده از DNA آزاد جنینی در خون مادر یک نوع غربالگری غیرتهاجمی قبل از تولد است که ناهنجاری های کروموزومی خاصی را در جنین تشخیص می دهد. این آزمایش قطعات کوچکی از DNA جنین که در خون مادر در گردش هستند را بررسی میکند و اطلاعاتی در مورد احتمال ابتلای جنین به ناهنجاریهای کروموزومی در اختیار بیماران قرار میدهد. در حالی که این نوع غربالگری نسبت به غربالگری بیوشیمیایی سرم مادر، حساستر و اختصاصیتر است، اما نتایج آن تشخیصی نیست. غربالگری پیش از تولد CELL-Free DNA پس از هفته 10 بارداری در دسترس است و برای بررسی تریزومی کروموزوم های 21 (سندرم داون)، 18 (سندرم ادواردز)، 13 (سندرم پاتو) و آنیوپلوئیدی (ناهنجاری در تعداد) کروموزوم های X و Y همچون سندرم ترنر (مونوزومی X) و سندرم کلاین فلتر (XXY) استفاده می شود.
غربالگری CELL-Free DNA، برای بارداری هایی که در معرض خطر بالای آنوپلوئیدی (ناهنجاری در تعداد کروموزوم ها) قرار دارند، توصیه می شود. عوامل خطر عبارتند از سن بالای مادر، برخی از ناهنجاری های تشخیص داده شده در سونوگرافی، سابقه خانوادگی آنیوپلوئیدی و نتایج مثبت غربالگری سرم مادر.
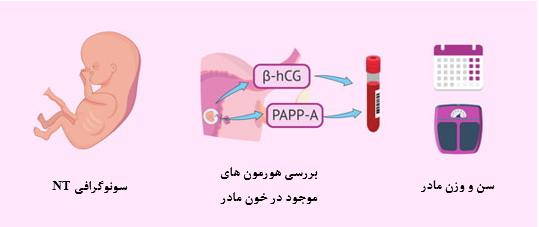
غربالگری بیوشیمیایی سرم مادر
غربالگری بر اساس مارکر های بیوشیمایی سرم مادر برای شناسایی بارداری هایی استفاده می شود که ممکن است خطر نقص های مادرزادی خاصی مانند تریزومی 21 (سندرم داون)، تریزومی 18 و نقایص باز لوله عصبی یا وضعیتی به نام آنانسفالی را داشته باشند. اگرچه غربالگری مثبت به معنی یک تشخیص قطعی نیست، اما می تواند بارداری های در معرض خطر بالاتر را که نیازمند انجام آزمایش های تشخیصی قطعی هستند را شناسایی کند. برای مرحله اول این نوع غربالگری (غربالگری سه ماهه اول) همراه با سونوگرافی NT در هفته 11-13.5 بارداری و برای مرحله دوم این نوع غربالگری (غربالگری سه ماهه دوم) در هفته 15-18 بارداری به آزمایشگاه مراجعه نمایید.
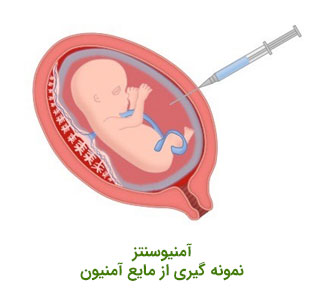
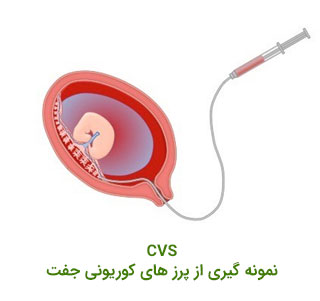
آزمایش های تشخیصی تهاجمی
اگر آزمایش غربالگری یا سونوگرافی نشان دهنده یک مشکل احتمالی باشد، یا سن مادر، سابقه خانوادگی یا سابقه پزشکی بیمار، خطر تولد نوزاد با ناهنجاری ژنتیکی را افزایش دهد، باید یک آزمایش تشخیصی تهاجمی قبل از تولد به بیمار توصیه شود. آزمایش های سیتوژنتیک تهاجمی قبل از تولد شامل تجزیه و تحلیل کاریوتایپ، FISH و array CGH است که روی نمونه مایع آمنیوتیک یا پرزهای کوریونی (CVS) انجام می شود.
در شرایطی که یک یا چند ناهنجاری ساختاری در سونوگرافی تشخیص داده شود، آزمایش array CGH توصیه میشود. آزمایش array CGH به ارزیابی تغییرات تعداد کروموزوم ها و ساختار کروموزوم ها از جمله حذف ها و تکرارها با وضوح بالا است، که با تجزیه و تحلیل سیتوژنتیک معمولی (کاریوتایپ) قابل تشخیص نیستند. برای تشخیص اختلالات مشخص یا مشکوک، می توان آزمایش های FISH یا آنالیز مولکولی هدفمند را انجام داد.
علل سقط های خودبهخودی را شناسایی کنید
ناهنجاری های کروموزومی ممکن است منجر به سقط خودبهخودی جنین، مرده زایی یا مرگ نوزاد شود. حدود 10 درصد از حاملگی های شناخته شده به سقط جنین ختم می شود که تخمین زده می شود 50 درصد آنها به دلیل ناهنجاری های کروموزومی باشد. آزمایش ژنتیک در صورت وجود سابقه دو یا چند سقط جنین یا زمانی که ناهنجاریهای جنینی مشهود است میتواند اطلاعات مفیدی را در مورد علت و همچنین خطر عود در بارداری های آینده ارائه دهد.





